Le piaghe e le complicanze del diabete
Una piaga è un danno al corpo che può essere causato cadute, colpi, ferite e patologie come il diabete, sia di tipo 1 che di tipo 2. In Italia, milioni di persone si feriscono ogni anno. Le ferite sono lesioni che rompono la pelle o altri tessuti del corpo. Tali lesioni includono graffi, fori, tagli e vanno da lievi a potenzialmente letali. Spesso si verificano a causa di un incidente, ma anche di interventi chirurgici e del loro decorso.
Le ferite minori, di solito, non sono gravi, ma è importante pulirle. D’altro canto, le ferite gravi ed infette possono, invece, richiedere il primo soccorso ed in, seguito, la visita di un medico.
È opportuno ricorrere alle cure di un medico se la ferita è profonda e non è possibile farla richiudere da sola, con conseguente rischio emorragico.
Altri tipi di lesioni comprendono:
- Ulcere del piede diabetico
- Contusioni
- Dislocazioni
- Distorsioni e stiramenti
- Fratture (ossa rotte)
- Lesioni da scariche elettriche
- Morsi di animali
- Ustioni
- Piaghe da decubito
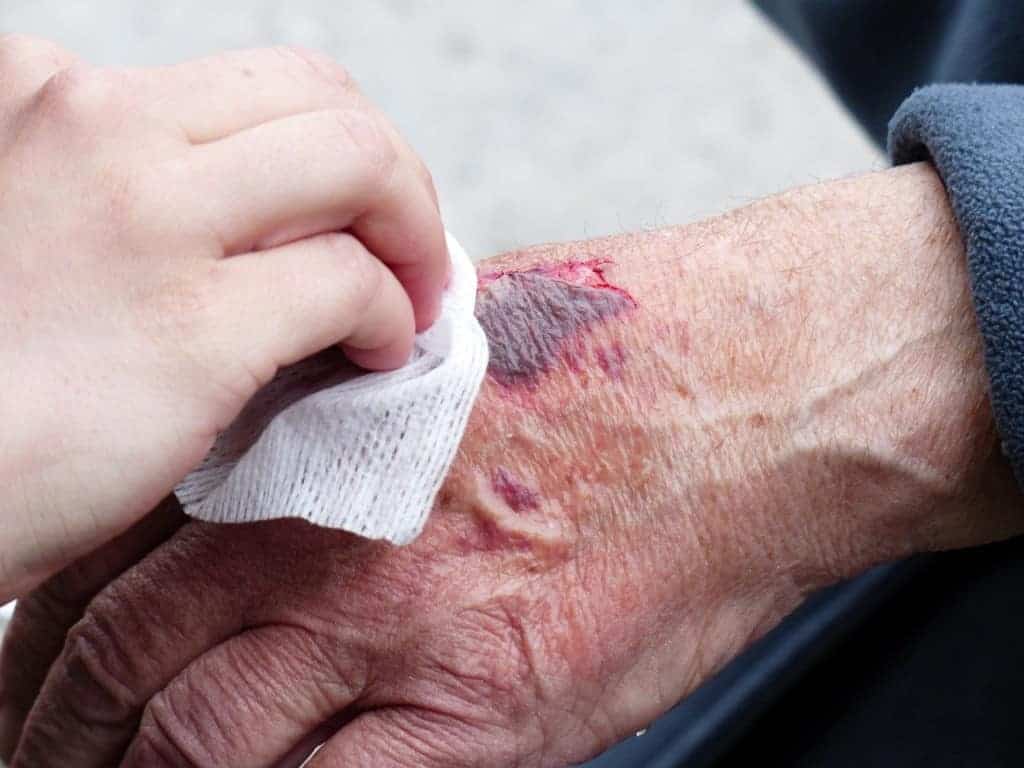
Le piaghe da decubito o da pressione
Le piaghe da decubito o da pressione si verificano in zone in cui vi è un’ alterazione cutanea determinata dalla carenza di flusso sanguigno. Spesso sono provocate dalla pressione associata alla trazione (tiraggio) della pelle. Ci sono alcuni aspetti che possono aiutarti a ridurre il rischio, come:
- Quando si è seduti o a letto, non scaricare il peso del corpo sulla parte interessata, cambiando quanto più possibile posizione;
- Cura ed igiene meticolosa della pelle;
- Sottoporsi al trattamento, se consigliato dal medico, che include pulizia, rimozione della pressione dall’area interessata, medicazioni speciali, antibiotici fino ad arrivare, nei casi più gravi, all’intervento chirurgico.
A completamento, con un’immediata diagnosi ed intervento, tieni presente che le piaghe da pressione in stadio iniziale possono guarire bene.
Le piaghe da decubito possono comparire in persone di qualsiasi età se costrette a letto o sulla sedia a rotelle e, quindi, incapaci di cambiare autonomamente la posizione del corpo.

Le piaghe da pressione si sviluppano, infatti, nelle persone che sono state ricoverate e che trascorrono un lungo periodo di tempo in degenza negli ospedali o nelle case di cura.
Se è vero che le lesioni della pelle non sono direttamente connesse all’anzianità, è pur vero che l’età e lo stato clinico della persona ne influenzano la comparsa.
Nello specifico alcune condizioni facilitano lo sviluppo delle piaghe da decubito negli anziani:
- Avere una ridotta capacità di cicatrizzazione delle ferite a causa di patologie come il diabete, l’arteriopatia periferica o l’insufficienza venosa;
- Non essere in grado di muoversi normalmente a causa di patologie quali l’ictus;
- Permanenza a letto per lunghi periodi di tempo, ad esempio, in seguito ad un intervento chirurgico;
- Sonnolenza eccessiva (le persone che la accusano si addormentano spesso e, qualora allettate, chiedono di essere riposizionate meno frequentemente);
- Perdita della sensibilità a causa di danni ai tessuti nervosi (non provando disagio o dolore, tali persone non sono stimolate a cambiare posizione);
- Minore reattività, a causa di disturbi quali la demenza, verso i campanelli di allarmi come le sensazioni di disagio, fastidio o dolore.
Trattamento delle piaghe da decubito
Nella maggior parte delle persone, le piaghe da pressione provocano dolore e prurito. Tuttavia, in caso di indebolimento delle funzioni sensoriali, le piaghe anche se gravi possono non causare dolore e progredire in maniera più o meno silente.
 I medici sono, solitamente, in grado di diagnosticare le piaghe da pressione tramite un esame obiettivo.
I medici sono, solitamente, in grado di diagnosticare le piaghe da pressione tramite un esame obiettivo.
Poiché la profondità e la gravità delle piaghe da pressione sono difficili da stabilire, i medici o gli operatori sanitari qualificati stabiliscono lo stadio di progressione e scattano una fotografia delle piaghe da pressione per monitorarne il progresso o la guarigione.
La terapia di una piaga da decubito è sicuramente più difficoltosa della prevenzione.
Gli obiettivi principali del trattamento sono la pulizia dell’area interessata e la medicazione adeguata, il controllo delle infezioni e un’alimentazione appropriata a supporto della guarigione. Come già accennato, in alcuni casi avanzati, è necessario eseguire un intervento chirurgico per chiudere le piaghe di grandi dimensioni che, per loro natura, sono più difficili da trattare con rimedi farmacologici.
Dato che la patologia può causare molto dolore, i medici cercano di alleviarlo e controllarlo con farmaci a base di paracetamolo o con antinfiammatori non steroidei (FANS), piuttosto che con gli oppioidi, che fungendo da sedativi provocano immobilità (nemica numero uno delle piaghe).
La denutrizione è un fattore spesso comune tra le persone affette da queste piaghe. Un’alimentazione adeguata, insieme alle attenzioni consigliate in questo articolo, è importante per favorire la guarigione e prevenirne la comparsa. Infatti viene solitamente consigliata una dieta ben bilanciata e ricca di proteine.
Ulcere del piede diabetico
Un’ulcera del piede diabetico è una frequente complicanza del diabete mellito che colpisce dal 2% al 10% delle persone con diabete.
Il rischio di sviluppare un’ulcera del piede diabetico aumenta nel tempo, proprio per questo motivo, il controllo della glicata è una procedura importante.
 Come noto, le persone con il diabete, con scarso controllo del glucosio, presentano complicazioni più rapidamente. La maggior parte delle amputazioni del piede e della gamba viene eseguita proprio in coloro che hanno il diabete mellito. La massima priorità nel trattamento della sindrome del piede diabetico è quella di evitare un’ulteriore amputazione.
Come noto, le persone con il diabete, con scarso controllo del glucosio, presentano complicazioni più rapidamente. La maggior parte delle amputazioni del piede e della gamba viene eseguita proprio in coloro che hanno il diabete mellito. La massima priorità nel trattamento della sindrome del piede diabetico è quella di evitare un’ulteriore amputazione.
La neuropatia periferica (sensoriale e motoria) è una delle cause più comuni di ulcerazione del piede.
Poiché molte delle persone con diabete e neuropatia sensoriale soffrono di una perdita di sensibilità parziale o totale nel piede e nella gamba, qualsiasi taglio o trauma nel piede può passare inosservato per giorni o addirittura settimane. La neuropatia motoria può inoltre indurre debolezza muscolare e deformità nel piede che possono successivamente portare a una ridistribuzione inadeguata del peso, stressando così il piede. Possono verificarsi, inoltre, ischemia e necrosi tissutale, che sono concause delle ulcerazioni.
In ultimo, l’angiopatia diabetica è un altro fattore di rischio nello sviluppo di ulcere e infezioni del piede diabetico, poiché aumenta la calcificazione delle arterie più grandi (macroangiopatia) e ispessisce le membrane basali delle piccole arterie capillari (microangiopatia) che possono turbare la microcircolazione che irrora i piedi.
La pelle è l’organo più esteso del corpo umano e come tale è il più soggetto ai rischi del quotidiano che provengono dall’esterno, ed una patologia come il diabete è di sicuro aggravio. Ispeziona i tuoi piedi spesso prima di andare a letto e non appena riscontri un’alterazione, corri subito ai ripari trattando il piede con i giusti prodotti e rivolgendoti al consiglio di un esperto.[/vc_column_text][/vc_column][/vc_row]
Bibliografia di questo articolo
Articoli correlati
Panoramica sulla Privacy
| Cookie | Durata | Descrizione |
|---|---|---|
| _abck | 1 year | This cookie is used to detect and defend when a client attempt to replay a cookie.This cookie manages the interaction with online bots and takes the appropriate actions. |
| ak_bmsc | 2 hours | This cookie is used by Akamai to optimize site security by distinguishing between humans and bots |
| bm_sz | 4 hours | This cookie is set by the provider Akamai Bot Manager. This cookie is used to manage the interaction with the online bots. It also helps in fraud preventions |
| cookielawinfo-checkbox-necessari | 1 year | The cookie is set by the GDPR Cookie Consent plugin to record the user consent for the cookies in the category "Necessary". |
| CookieLawInfoConsent | 1 year | Records the default button state of the corresponding category & the status of CCPA. It works only in coordination with the primary cookie. |
| viewed_cookie_policy | 1 year | The cookie is set by the GDPR Cookie Consent plugin to store whether or not the user has consented to the use of cookies. It does not store any personal data. |
| Cookie | Durata | Descrizione |
|---|---|---|
| _mcid | 1 year | This is a Mailchimp functionality cookie used to evaluate the UI/UX interaction with its platform |
| Cookie | Durata | Descrizione |
|---|---|---|
| _ga | 2 years | The _ga cookie, installed by Google Analytics, calculates visitor, session and campaign data and also keeps track of site usage for the site's analytics report. The cookie stores information anonymously and assigns a randomly generated number to recognize unique visitors. |
| _ga_68YV86XRT8 | 2 years | This cookie is installed by Google Analytics. |
| _gcl_au | 3 months | Provided by Google Tag Manager to experiment advertisement efficiency of websites using their services. |
| CONSENT | 2 years | YouTube sets this cookie via embedded youtube-videos and registers anonymous statistical data. |
| Cookie | Durata | Descrizione |
|---|---|---|
| _fbp | session | This cookie is set by Facebook to display advertisements when either on Facebook or on a digital platform powered by Facebook advertising, after visiting the website. |
| fr | 3 months | Facebook sets this cookie to show relevant advertisements to users by tracking user behaviour across the web, on sites that have Facebook pixel or Facebook social plugin. |
| IDE | 1 year 24 days | Google DoubleClick IDE cookies are used to store information about how the user uses the website to present them with relevant ads and according to the user profile. |
| test_cookie | 15 minutes | The test_cookie is set by doubleclick.net and is used to determine if the user's browser supports cookies. |
| VISITOR_INFO1_LIVE | 5 months 27 days | A cookie set by YouTube to measure bandwidth that determines whether the user gets the new or old player interface. |
| YSC | session | YSC cookie is set by Youtube and is used to track the views of embedded videos on Youtube pages. |
| yt-remote-connected-devices | never | YouTube sets this cookie to store the video preferences of the user using embedded YouTube video. |
| yt-remote-device-id | never | YouTube sets this cookie to store the video preferences of the user using embedded YouTube video. |
| Cookie | Durata | Descrizione |
|---|---|---|
| cookielawinfo-checkbox-altri | 1 year | No description |
| cookielawinfo-checkbox-analisi | 1 year | No description |
| cookielawinfo-checkbox-funzionali | 1 year | No description |
| cookielawinfo-checkbox-prestazioni | 1 year | No description |
| cookielawinfo-checkbox-pubblicita | 1 year | No description |
| mc_landing_site | 7 days | No description available. |
| Cookie | Durata | Descrizione |
|---|---|---|
| _abck | 1 year | This cookie is used to detect and defend when a client attempt to replay a cookie.This cookie manages the interaction with online bots and takes the appropriate actions. |
| ak_bmsc | 2 hours | This cookie is used by Akamai to optimize site security by distinguishing between humans and bots |
| bm_sz | 4 hours | This cookie is set by the provider Akamai Bot Manager. This cookie is used to manage the interaction with the online bots. It also helps in fraud preventions |
| cookielawinfo-checkbox-necessari | 1 year | The cookie is set by the GDPR Cookie Consent plugin to record the user consent for the cookies in the category "Necessary". |
| CookieLawInfoConsent | 1 year | Records the default button state of the corresponding category & the status of CCPA. It works only in coordination with the primary cookie. |
| viewed_cookie_policy | 1 year | The cookie is set by the GDPR Cookie Consent plugin to store whether or not the user has consented to the use of cookies. It does not store any personal data. |
| Cookie | Durata | Descrizione |
|---|---|---|
| cookielawinfo-checkbox-altri | 1 year | No description |
| cookielawinfo-checkbox-analisi | 1 year | No description |
| cookielawinfo-checkbox-funzionali | 1 year | No description |
| cookielawinfo-checkbox-prestazioni | 1 year | No description |
| cookielawinfo-checkbox-pubblicita | 1 year | No description |
| mc_landing_site | 7 days | No description available. |
| Cookie | Durata | Descrizione |
|---|---|---|
| _fbp | session | This cookie is set by Facebook to display advertisements when either on Facebook or on a digital platform powered by Facebook advertising, after visiting the website. |
| fr | 3 months | Facebook sets this cookie to show relevant advertisements to users by tracking user behaviour across the web, on sites that have Facebook pixel or Facebook social plugin. |
| IDE | 1 year 24 days | Google DoubleClick IDE cookies are used to store information about how the user uses the website to present them with relevant ads and according to the user profile. |
| test_cookie | 15 minutes | The test_cookie is set by doubleclick.net and is used to determine if the user's browser supports cookies. |
| VISITOR_INFO1_LIVE | 5 months 27 days | A cookie set by YouTube to measure bandwidth that determines whether the user gets the new or old player interface. |
| YSC | session | YSC cookie is set by Youtube and is used to track the views of embedded videos on Youtube pages. |
| yt-remote-connected-devices | never | YouTube sets this cookie to store the video preferences of the user using embedded YouTube video. |
| yt-remote-device-id | never | YouTube sets this cookie to store the video preferences of the user using embedded YouTube video. |
| Cookie | Durata | Descrizione |
|---|---|---|
| _ga | 2 years | The _ga cookie, installed by Google Analytics, calculates visitor, session and campaign data and also keeps track of site usage for the site's analytics report. The cookie stores information anonymously and assigns a randomly generated number to recognize unique visitors. |
| _ga_68YV86XRT8 | 2 years | This cookie is installed by Google Analytics. |
| _gcl_au | 3 months | Provided by Google Tag Manager to experiment advertisement efficiency of websites using their services. |
| CONSENT | 2 years | YouTube sets this cookie via embedded youtube-videos and registers anonymous statistical data. |
| Cookie | Durata | Descrizione |
|---|---|---|
| _mcid | 1 year | This is a Mailchimp functionality cookie used to evaluate the UI/UX interaction with its platform |





